Състоянието, за което става дума е една от възможните причини за женското безплодие. Но жените с диагноза антифосфолипиден синдром не бива да се отчайват. При квалифицирана медицинска помощ, страдащите от това заболяване също стават щастливи майки.
При антифосфолипиден синдром (АФС) в кръвта на жените с повтарящи се неизносени бременности, вътреутробна смърт на плода или забавяне на феталното развитие, се откриват антитела, изработвани от самия организъм, насочени срещу собствените фосфолипиди - характерни химически структури, от които са построени стените и други части на клетките.
В настоящата статия са посочени медикаменти, които се прилагат при лечението на антифосфолипидния синдром.
ПРЕДУПРЕЖДАВАМЕ ВИ, ЧЕ САМОЛЕЧЕНИЕТО И ПРИЕМАНЕТО НА ВСЯКАКВИ ЛЕКАРСТВА БЕЗ ЛЕКАРСКО ПРЕДПИСАНИЕ И КОНТРОЛ КРИЕ РИСК ЗА ЖИВОТА И ЗДРАВЕТО ВИ!
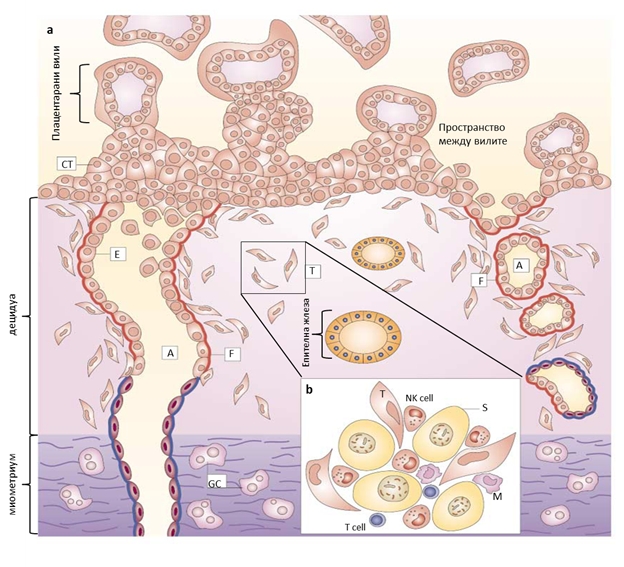
Тези антифосфолипидни антитела (АФА) стават причина за образуване на тромби при формиране на съдовете на плацентата, което може да доведе до забавяне на вътреутробното развитие на плода или неговата вътреутробна смърт, отлепяне на плацентата, проблемна бременност. Също така, в кръвта на жените страдащи от АФС се открива лупусен антикоагулант (вещество, което се открива в кръвта при системен лупус еритематозус1 ).
1. Системен лупус еритематозус - това е заболяване, развиващо се на на основата на генетически обусловено несъвършенство на имунорегулацията, водещо до образуване на имунокомплексно възпаление, резултат от което е увреждането на много органи и системи.
Усложнения при АФС са: спонтанният аборт, преждевременното раждане, гестозата (токсикоза на бременността, проявяваща се с повишение на артериалното налягане, появата на белтък в урината, отоци), плацентарната недостатъчност (при това състояние, притокът на кислород е недостатъчен за плода).
При АФС честотата на усложненията при бременност и раждане е 80%. АФА към различни елементи на репродуктивната система се откриват при 3% от клинично здравите жени, 7-14% от случаите на недоносена бременност , и при всяка трета пациентка с 2 или повече спонтанни аборта.
Прояви на антифосфолипидния синдром:
При първичния АФС се наблюдават само специфичните изменения в кръвта.
При вторичния АФС, усложнения при бременността или безплодие се наблюдава при болни от автоимунни заболявания, като системен лупус еритематозус, автоимунен тиреоидит (възпаление на щитовидната жлеза), ревматизъм и др.
Първичният и вторичният АФС имат сходни клиничнни прояви: обичайно неизносване на бременността, неразвиващи се бремнности в I-II триместър, вътреутробна смърт на плода, преждевременно раждане, тежка форма на гестоза, плацентарна недостатъчност, тежки усложнения на послеродовия период, тромбоцитопения (намаляване количеството на тромбоцитите). Във всички случаи, предвестник на смъртта на плодното яйце е развитието на хронична форма на ДИК-синдром (Дисеминирана Интравазална Коагулопатия).
Наблюденията показват, че без лечение, при 90-95 % от жените с АФА, плодът не оцелява!
Сред пациентките с повтарящи се спонтанни аборти, антифосфолипидни антитела се откриват при 27-42%. Обичайната честота на АФА е 5% от цялото население.
Подготовка за бременност
Особено важна е подготовката за забременяване при жени , имащи в анамнезата си случаи на неразвиваща се бременност (missed abortion), спонтанни аборти (в 7-10 г.с.), ранни и късни токсикози, отлепяне на хориона (плацентата). В тези случаи се извършват изследвания за генитални инфекции (по метода на имуноферментния анализ - ИФА, PCR), изследване на хемостазата - показателите за съсирване на кръвта, изключване на наличието на лупусен антикоагулант (ЛА), АФА, оценка на имунната система чрез специални анализи.
Извършена по този начин, подготовката за бременност включва следните етапи:
1. Оценка на състоянието на репродуктивните системи на съпрузите. Корекция на ендокринните нарушения (хормонална терапия);
2. Изследвания на двойката, с помощта на PCR-тестове (търси се ДНК на причинителя) и серологична диагностика (търсят се антитела към някакъв причинител), отразяващи степента на активност на процеса.
Лечение на изявенатата инфекция с помощта на химиотерапевтици и ензимни препарати (ВОБЕНЗИМ, ФЛОГЕНЗИМ), имуноглобулини (ИМУНОВЕНИН);
3. Изследване на състоянието на имунната система, имуномодулация с помощта на медикаменти (РИДОСТИН, ВИФЕРОН, КИПФЕРОН); лимфоцитотерапия/активна имунизация (въвеждане в организма на жената на лимфоцити от мъжа); контрол и корекция на системите на микроцилкулационна хемостаза (КУРАНТРИЛ, ФРАКСИПАРИН, ИНФУКОЛ);
4. Проучване на проявлението на автоимунни процеси и въздействие върху тях (използват се кортикостероиди и алтернативни препарати-ензими, индуктори на интерферона);
5. Корекция на енергийния обмен (метаболизма) на съпрузите - метаболитна терапия с цел намаляване дефицита на кислород в тъканите (ИНОЗИЕ-Ф, ЛИМОНТАР, КОРИЛИП, метаболни комплекси);
6. Психокорекция – отстраняване на състоянието на тревожност, страх, раздразнителност; прилагат се антидепесанти, МАГНЕ-В6 (този препарат подобрява процесите на обмен, включително в главния мозък). Използване на различни методи на психотерапия;
7. При наличие на заболявания на различни органи при съпрузите, планиращи бременност е необходима консултация със специалист, за оценка на степанта на увреждане на въпросния орган, адаптационните способности на организма и прогноза за развитието на плода, с изключване на генетични аномалии.
Най-често, при наличието на АФС се проявява хронична вирусна или бактериална инфекция. Затова, първият етап на подготовката за бременност е провеждането на антибактериално, противовирусно, имуномодулиращо лечение. Паралелно се назначават и други препарати.
Показателите на хемостазата (кръвосъсирването) при бременни с АФС съществено се различават от показателите на жените с физиологично протичане на бременността.
В I-ия триместър се развива хиперфункция на тромбоцитите, често устойчива към провежданата терапия. Във II -ия триместър, тази патология може да се усложни и да доведе до хиперкоагулация (повишено кръвосъсирване) и до активиране на вътресъдови тромбози. В кръвта се появяват признаци за развиване на ДИК-синдром. Тези показатели се изследват чрез анализ на кръвта - коагулограми. В III-ия триместър от бременността, явлението хиперкоагулация нараства и да се поддържа в граници, близки до нормалните е възможно само при активно лечение под контрол на показтелите на кръвосъсирване. Подобни изследвания се правят при същите пациентки и по време на следродовия период.
Вторият етап от подготовката започва с повторното изследване, след проведеното лечение. Той включва контрол на хемостазата, лупусния антикоагулант, АФА. При изменение на хемостазата се прилагат тромбоцитни антиагреганти - препарати предотвратяващи образуването на тромбози (АСПИРИН, КУРАНТРИЛ, ТРЕНТАЛ, РЕОПОЛИГЛЮКИН, ИНФУКОЛ), антикоагуланти (ХЕПАРИН, ФРАКСИПАРИН, ФРАГМИН).
При настъпване на планираната бременност (след изследвания и лечение) се провежда димнамичен контрол на формиране на фето-плацентарния комплекс, профилактика на фето-плацентарна недостатъчност и корекция на функциите на плацентата (АКТОВЕГИН, ИНСТЕНОН).
Тактика при следенето на бременността:
От първия триместър, най-важният период за развитието на плода в условията на автоимунна патология, се провежда контрол на хемостазата (кръвосъсирването) на всеки 2-3 седмици. От ранните срокове в цикъла на планираното зачеване, може да се назначи лечение с хормони-кортикостероиди, имащи противоалергенно, противовъзпалително и противостресово действие. Съчетанието на кортикостероиди (МЕТИПРЕД, ДЕКСАМЕТАЗОН, ПРЕДНИЗОЛОН) с антиагреганти (АСПИРИН, КУРАНТРИЛ, ТРЕНТАЛ, РЕОПОЛИГЛЮКИН, ИНФУКОЛ) и антикоагуланти (ХЕПАРИН, ФРАКСИПАРИН, ФРАГМИН), намалява активността и извежда от организма АФА. Благодарение на това се намалява съсирваемостта на кръвта.
Всички пациентки с АФС имат хронични вирусни инфекции (херпес, цитомегаловирус, вирус Коксаки и др.). Във връзка с особеностите, при протичнето на бременността, се прилагат кортикостероиди, за да се минимизират възможностите за активизиране на инфекцията. Затова, по време на бремнността се препоръчва провеждането на 3 курса профилактика, състояща се от 3 дози венозна инфузия на Имуноглобулин в доза 25мл (1.25 г) или ОКТАГАМА 50 мл (2.5г) през ден, и едновременно се назначават глобули ВИФЕВРОН. Малките дози имуноглобулин не подтискат изработването на имуноглобулини, а стимулират защитните сили на организма. Повторно се влива имуноглобулин през 2-3 месеца и преди раждането. Вливането на имуноглобулин е необходимо, за предпазване от обостряща се вирусна инфекция, за намаляване изработването на автоантитела. При това в организма на бременната се формира защита (пасивен имунитет) от хронични инфекции и циркулиращите в кръвта автоантитела и съответно защита на плода от тях.
При вливането на Имуноглобулин може да има усложнения във вид на алергична реакция, главоболие, втрисане. За профилактика на тези усложнения е необходимо да се провери имунния интерферонов статус, с определяне на съдържанието в кръвта на IgG, IgM, IgA (антиитела IgM и IgA се изработват при първо попадане на инфекционния агент в организма и при обостряне на инфекциозния процес, IgG остава в организма след пренасяне на инфекцията. При ниско ниво на IgA-вливането на имуноглобулин може да е опасно, заради възможни алергични реакции. С цел профилактика на подобни усложнения, преди вливането на имуноглобулин, се вливат антихистаминови препарати, а след това се назначава обилно приемане на течности - чай, сок, а при симптоми подобни на настинка- температуропонижаващи средства. Не трябва да се предприема инфузия на гладен стомах - преди процедурата пациентаката трябва да се е хранила.
В последните години са направени изследвания, които доказват, че едно от най-перспективните направления в лечението на АФС е интравенозната инфузия на хидроксиетилирани въглехидрати, водещо до подобряване на микроциркулацията на кръвта в съдовете. Клиничните изследвания в много клиники в Русия показват, че тези високомолекулни колоидни плазмазаместителни разтвори, състоящи се от полимеризирани остатъци на декстроза (ИНФУКОЛ) са ефективни и безопасни.
Известно е, че тромбозите и исхемия на съдовете на плацентата (участъци в плацентата, без кръвообръщение) при бременни с АФС, възникват в ранната бременност и затова лечението, и профилактиката на плацентарната недостатъчност започва от началото на I-ия триместър на бременността при контрол на хемостазата. От 608 г.с. се използва поетапно назначаване на антиагреганти и антикоагуланти на фона на кортикостероидна терапия (КУРАНТРИЛ, ТЕОНИКОЛ, АСПИРИН, ХЕПАРИН, ФРАКСИПАРИН). При изменение на хемостазата (хиперфункция на тромбоцити и др.) и устойчивост към антиагрегантите в комбинация с тази терапия се назнчава курс интравенозни инфузии с ИНФУКОЛ през ден.
Бременните с АФС спадат към групата с риск към плацентарна недостатъчност. Необходим е щателен контрол на състоянието на кръвообращението в плацентата , плодово-плацентарния кръвоток, чрез УЗИ с Доплеров апарат. Това изследване се провежда през 2-ия и 3-ия триместър, като се започва от 16-та г.с., през 4-6 седмици. Това позволява своевременно да се диагностицират особеностите в развитието на плацентата, нейното състояние, нарушението на кръвотока в нея, а също и да се оцени ефективността на провежданата терапия, което е важно при проявление на хипотрофия на плода и плацентарна недостатъчност.
За профилактика патологията на плода жените с АФС, в ранните седмици на бременността се назначава терапия, подобряваща обмена на веществата. В този комплекс (той не замества приема на обичайните поливитами на бременни) влизат препарати и витамини, нормализиращи окислително-редукционните и обменните процеси в организма на клетъчно ниво. По време на бременността се препоръчват 3-4 курса от тази терапия , с продължителност 14 дни (2 схеми по 7 дни). По време на приема на тези препарати, поливитамините се прекъсват, а между отделните курсове, се препоръчва отново да се приемат.
За профилактика на фето-плацентарна недостатъчност при жени с АФС, от 16-18 г.с. се приема АКТОВЕГИН перорално във вид на таблети или като венозна инфузия. При появава на симптоми за фетално-плацентарна недостатъчност се назначават препарати като ТРОКСЕВАЗИН, ЕСЕНЦИАЛ, ЛИМОНТАР, КОГИТУМ. При съмнение за изоставане в развитието на плода (хипотрофия) се провежда курс на специфична терапия (ИПЕФЕЗОЛ и други препарати).
Тактиката на водене на брменност при жени с АФС, изложени в тази статия е изпробвана на практика и е показала висока ефективност: при 90-95 % от пациентките, бременността завършва своевременно и благополучно, при условие, че пациентките са изпълнявали необходимите изследвания и предписания.
Новородените на жените с АФС се изследват само при усложнения в ранния неонатален период. В такъв случай се провеждат изследваниоя на имунния статус и оценка на хормоналното състояние на детето.
Коментари към статията:
Жена с АФС: “ Аз минах през всичко това: Преднизолон, Хепарин, Актовегин, Есенциал, Курантрил, Гинипрал+Верапамил, Магне В6 и пр.
При това не лежах в болница, ходих на работа до 7-ия месец, учих в Университет и взех Държавните си изпити, пътувах до Египет и ходих до манастира „Св. Екатерина” в Синая...
Бременността ми беше много тежка. За щастие, само впоследствие можеш да оцениш, че ти е лошо, а по време на самия процес, състоянието се приема за нормално. Трудно беше само да пия тези камари от лекарства под час и да мириша хепарин. Особено ми тежеше преднизолона-той причинява силна депресия от него през цялото време ти е лошо. Родих детето си в 36 г.с. Два дни след Държавния изпит, изведнъж ми изтекоха водите и започнах.
Още един важен момент: в статията не е обяснено, че Преднизолонът трябва да се взема и след раждането, в продължение на две седмици и много внимателно трябва да се намали. Съществува синдром на прекъсването на препарата.При мен се прояви с цялата си сила, макар, че се старах да го спра много внимателно - когато детето беше на 1 месец, развих хеморагичен цистит, точкови кръвоизливи в пикочния мехур. Усещанията са както при бъбречна криза. За щастие, приключи бързо, без антибиотици и усложнения.
И най-главното, аз нямам вирусни инфекции, които са според автора на статията, задължителни при наличиенто на АФС. Търсихме ги и не мисля, че сме пропуснали нещо. Аз съм алергична, с наследствена обремененост.
........
Аз искам още деца, но за съжаление, според лекарите, титърът на антителата се повишава при всяка следваща бременност, и дозата на лекарствата трябва да е по-висока. Трудно е, но не е невъзможно. ..............
Лекар:
Като лекар смятам, че специално внимание трябва да се обърне на такива причинители на инфекциозни заболявания, като микоплазмата. И не само Mycoplasma hominis, но и Mycoplasma pneumoniaе, Mycoplasma genitalium, Ureaplasma urealiticum. (Това са причинители на възпаления на половата система, отделителната система, дихателните пътища и белите дробове). Тези микроорганизми в медицината се считат условно-патогенни и са „катализатори” /пускови/ за АФС. Затова е необходимо лечение.
Превод: alia_alia
Редакция: д-р Мариела Даскалова
